Tendinite du muscle tibial postérieur
Anatomie
Le muscle tibial postérieur est un muscle de la loge postérieure de la jambe. Il s’insère sur la face postérieure du tibia et de la fibula. Il chemine en arrière de la malléole interne et se termine par des expansions multiples dont la principale est sur le processus naviculaire. Ce muscle a un rôle biomécanique primordial dans la marche et la course: c’est un muscle stabilisateur interne de la cheville et de l’arrière pied : il joue le rôle de contrôle de la pronation et contre donc le valgus du pied.
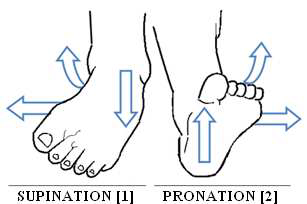
Il réalise une adduction, une inversion du pied et participe à l’extension de l’articulation de la cheville : c’est donc un muscle supinateur.
Causes
Une tendinite peut se traduire par des causes internes au corps et externes.
Parmi les causes internes, un affaissement de voûte plantaire, un valgus calcanéen, une jambe plus courte que l'autre, les pieds plats, les pieds pronateurs mais aussi prendre du poids…sont autant de facteurs pouvant induire une tendinite.
Les causes externes qui induisent un surmenage des tendons correspondent au travail excessif et répétitif qua doit subir l’articulation de la cheville lors des répétitions et des impulsions. Plusieurs cas de figures expliquent la survenue d’une tendinite :
- La sollicitation répétitive et intensive de la cheville.
- un changement de terrain d'entraînement. Des éléments extérieurs au corps du coureur sont en jeu. Schématiquement, les contraintes imposées par les types de sols sont doubles. D'un côté, un sol dur provoque d'importants chocs en retour; d'un autre côté, un sol mou fait travailler les muscles, donc les tendons, dans des proportions plus grandes et souvent dans des conditions inhabituelles. Dans les deux cas les risques de tendinites sont élevés. C'est pourquoi, le coureur peut avoir intérêt à privilégier des sols souples comme l'herbe ou les sous bois.
- Un changement de chaussures de course. Cet "outil de la course" joue un rôle dans l'amortissement de l'énergie d'impact, dans la statique et dans la dynamique de course. Une chaussure mal adaptée à votre pied, trop usée, ne correspondant pas à vos caractéristiques morphologiques (pied creux ou plat) et dynamiques (déroulement pronateur) ainsi qu'à votre poids est aussi un facteur favorisant l'apparition de tendinites
- L’augmentation soudaine de la charge de travail.
- L’infection idiopathique d’une zone du corps (carie dentaire).
- L’infection du tendon suite à une contamination du corps.
Les facteurs favorisants peuvent encore être :
- les chocs directs, les frottements, le froid qui facilite la précipitation des cristaux d'acide urique et la chaleur qui entraîne une déshydratation de l'organisme.
- métaboliques : la goutte, qui entraîne une dégénérescence du tendon
- une hypo-vascularisation
- les pathologies inflammatoires
Examens et formes cliniques
L’examen statique debout permet d’observer un valgus calcanéen excessif >2°
A la marche, une hyperpronation tardive peut être observée. Elle se traduit par un valgus exagéré de l’axe calcanéen en milieu de phase d’appui et par l’absence de mouvement de supination du pied en phase propulsive.
Il existe différentes formes cliniques :
-
La tendinite d’insertion :
- trilogie de la douleur :
- douleur à la palpation au niveau du processus naviculaire
- douleur à la contraction contrariée
- douleur à la mise en tension passive
-
La téno-synovite :
est l’inflammation de la gaine synoviale dans laquelle coulisse le tendon. Une tuméfaction douloureuse rétro-malléolaire interne qui peut dans de rare cas se compliquer d’un syndrome du canal tarsien par compression du nerf tibial postérieur -
La luxation :
Pathologie très rare en traumatologie du sport se produisant à la suite d’un mouvement forcé en flexion de la cheville et dans les suites d’entorses à répétition. La luxation peut être reproduite lors de la contraction contrariée, avec apparition de la douleur et palpation possible du tendon en avant de la malléole interne -
La rupture :
- la douleur est brutale à la face postéro-médiale de la jambe et est transitoire.
- L’appui unipodal, sur la pointe du pied atteint n’est pas possible.
- Perte de la force musculaire en contraction contrariée, en comparaison avec le côté sain
- Le relief du tendon ne peut plus être perçu
- une tuméfaction rétro-malléolaire interne
- un valgus asymétrique
Les examens complémentaires
L’échographie suffira la plupart du temps à confirmer un type de lésion ou guider un traitement adapté.
Pour la tendinopathie d’insertion, la radiographie symétrique et comparative permet de faire le diagnostic différentiel avec la présence d’un os surnuméraire.
Pour la luxation, la radiographie permet de voir les arrachements osseux sous forme d’écailles osseuses.
Pour la rupture, l’échographie permet d’apprécier la structure du tendon en montrant une éventuelle solution de continuité
Traitements
Traitement curatif :
Le traitement suppose un arrêt impératif (environ 3 semaines) sous peine de rupture du tendon. Sinon la thérapie reste classique : glace, anti-inflammatoires en application et pas en infiltration.
- en cas de tendinite ou de téno-synovite : infiltration de corticoïde, physiothérapie
- en cas de tendinite ou de téno-synovite plus grave : attelle ou plâtre
- en cas de rupture tendineuse : chirurgie
Traitement préventif :
Mais avant d'en arriver là, un traitement de fond visant à faire réagir l'intérieur du pied, à modifier la technique de course est peut être nécessaire.
Consulter un podologue, un kinésithérapeute, un ostéopathe…permet de faire un bilan de sa posture et de sa marche/course et d'éventuellement la corriger. Si vous faites cette démarche, vous avez tout intérêt à trouver un spécialiste qui connaît bien l'activité physique. En effet, les relations entre la statique d'un corps et son comportement dynamique ne vont pas de soi. Ce qui compte avant tout c'est de comprendre comment le corps fonctionne pendant l'activité, c'est de repérer pourquoi certains endroits sont soumis à de fortes contraintes. Ce n'est qu'à cette condition que le spécialiste pourra tenter de remédier au problème notamment par un travail sur la technique de course.
La chaussure et la semelle devra bien être observée. L'adaptation d'une semelle fonctionnelle est parfois nécessaire en cas de troubles statiques au niveau des pieds (affaissement plantaire, valgus calcanéen exagéré). Le podologue y sera particulièrement attentif!
Enfin, en prévention, on peut encore compter sur un bon étirement avant le sport et surtout doser la pratique sportive en cas de séquelles douloureux.
